Si è da poco conclusa la settimana mondiale sull'uso consapevole degli antibiotici. Abbiamo deciso di cogliere quest'occasione per cercare di capire insieme che cosa sono gli antibiotici, a cosa servono e quali sono i rischi del loro utilizzo.
Antibiotici e batteri
Iniziamo facendo chiarezza sulle definizioni dei protagonisti della faccenda: antibiotici e batteri.
Gli antibiotici sono sostanze chimiche in grado di bloccare la proliferazione dei batteri (a. batteriostatico) o di distruggerli ( a. battericida ). Possono essere prodotti sia da varie specie di microrganismi, quali muffe e batteri, od ottenuti per sintesi artificiale. Sono tra i principali strumenti della medicina moderna nella cura delle malattie infettive.
I batteri sono dei microorganismi unicellulari, in grado di riprodursi e proliferare nel nostro organismo e non solo. Alcuni di questi, detti patogeni, sono aggressivi e possono danneggiare organi e tessuti del nostro organismo. Altri sono naturalmente presenti in alcuni distretti corporei (come bocca e intestino), non causano danni e sono chiamati commensali.
I batteri patogeni sono in grado di resistere alle condizioni dell’ambiente esterno e possono essere trasmessi per via aerea, alimentare o durante i rapporti sessuali. Possono causare infiammazione a livello locale o diffondersi nell’organismo tramite la via ematica (batteriemia).
Esistono due grandi famiglie di batteri: gram positivi e gram negativi. La classificazione fa riferimento alla risposta positiva o negativa alla colorazione di gram, che si osserva al microscopio ottico. La differente colorazione è dovuta alla struttura specifica di ciascuna delle due sottoclassi di batteri, sulla base di cui cambia anche il meccanismo d’azione degli antibiotici.
Le infezioni batteriche possono essere curate con gli antibiotici, di cui esistono tantissimi tipi a seconda del batterio che si vuole contrastare. A seconda del numero di ceppi contro cui risultano efficaci, gli antibiotici si dividono in ampio e corto spettro d’azione.
I due principali meccanismi biologici attraverso i quali gli antibiotici diminuiscono le possibilità di sopravvivenza del batterio sono:
- la distruzione di parete e membrana cellulare
- l’inibizione della replicazione intaccando apparato proteico e codice genetico
Evidenze scientifiche dimostrano come, intaccando o inibendo uno di questi processi, la maggior parte dei batteri muoia.
Il fenomeno dell'antibiotico resistenza
L’Istituto Superiore di Sanità definisce l'antibiotico resistenza come “la capacità di un batterio di resistere (e quindi di non soccombere) all’azione di un farmaco antibiotico. Un batterio può dimostrarsi naturalmente resistente verso un antibiotico (resistenza naturale) o diventare resistente mediante l’attuazione di meccanismi di adattamento (resistenza acquisita). In questo secondo caso, ceppi batterici che erano sensibili a determinati antibiotici, possono sviluppare resistenza mediante modificazioni del loro patrimonio genetico, tramite mutazione, e poi trasferire questa nuova proprietà alla progenie (trasferimento verticale) oppure mediante acquisizione "in blocco" da parte di altri batteri (anche di specie diversa) di geni che conferiscono resistenza ad uno o più antibiotici (trasferimento orizzontale).”
In altre parole, come diceva Darwin, “Non è la specie più forte o la più intelligente a sopravvivere, ma quella che si adatta meglio al cambiamento.” Dal canto loro quindi i nostri amici microscopici cercano di sopravvivere in tutti i modi, adattandosi ai cambiamenti. Nella fattispecie cercano di resistere alla presenza di antibiotici o comunque a situazioni a loro sfavorevoli.
Ad ogni attacco dell'antibiotico gran parte di loro muore, ma la piccola percentuale di sopravvissuti darà vita alla nuova generazione, resistente all’antibiotico utilizzato. I pochi batteri sopravvissuti infatti sono i più resistenti, quelli che si sono adattati meglio al cambiamento e hanno imparato a scampare al pericolo acquisendo la cosiddetta “resistenza agli antibiotici”. Come si può ben immaginare “insegneranno” alla loro progenie le nuove competenze.
Quelli che vengono detti superbatteri o superbug non sono nient'altro che questo: ceppi resistenti agli antibiotici, difficilissimi da debellare.
Se consideriamo poi la crescita esponenziale di una popolazione batterica, possiamo immaginare che cosa possa diventare una singola unità batterica dopo qualche ora. La tabella sottostante riporta il tempo di generazione di alcune specie batteriche.
Come si vede dalla tabella E. coli ha, a temperatura corporea e in altre condizioni di pH e fattori ambientali che trascuriamo per semplicità, un tempo di replicazione di 0.16 ore. Consideriamo il caso in cui, a seguito di una terapia antibiotica, il numero di batteri sia ridotto a 2 sole unità. Bene, con un tempo di replicazione così basso, in due ore avverranno circa 12 replicazioni, portando la popolazione ad un finale di 4096 unità, che diventano più di un miliardo in sole 5 ore.
Bisogna tener presente che i calcoli svolti sopra non considerano molti fattori fondamentali, come ad esempio la disponibilità di nutrienti per sostentare una popolazione così ampia. Tuttavia danno un'idea della rapidità con cui questi microorganismi sono in grado di proliferare.
Dunque è fondamentale utilizzare con estrema parsimonia gli antibiotici poiché la loro assunzione incontrollata aumenta la prevalenza del fenomeno, risultando controproducente sul lungo periodo.
Il problema dell'antibiotico resistenza
L’antibiotico resistenza è un’emergenza dal 2013 secondo l’OMS: l’uso degli antibiotici è spropositato sia su esseri umani che su animali. “Il loro abuso accelera il processo di selezione naturale tra i microrganismi, eliminando i meno adatti per premiare i ceppi immuni, i cosiddetti superbug ai quali è difficile prendere le misure”. Da qui la promozione di una settimana per fare informazione e prevenzione sull’uso consapevole di questa classe di farmaci.
Con l’aumento della resistenza aumenta anche la mortalità nelle fasce d’età agli estremi (neonati o anziani) e negli individui in stato di immunosoppressione. In queste persone infatti il sistema immunitario non è in grado di far fronte autonomamente ad un’infezione batterica o di coadiuvare l’azione degli antibiotici.
Si è evidenziato come le responsabilità siano distribuite a vari livelli. Nel suo inserto “Salute” del 13 novembre 2019 il quotidiano Repubblica constata come “la scarsa cultura sanitaria sia nella sfera privata che in quella ospedaliera” siano tra i principali imputati di questo fenomeno.
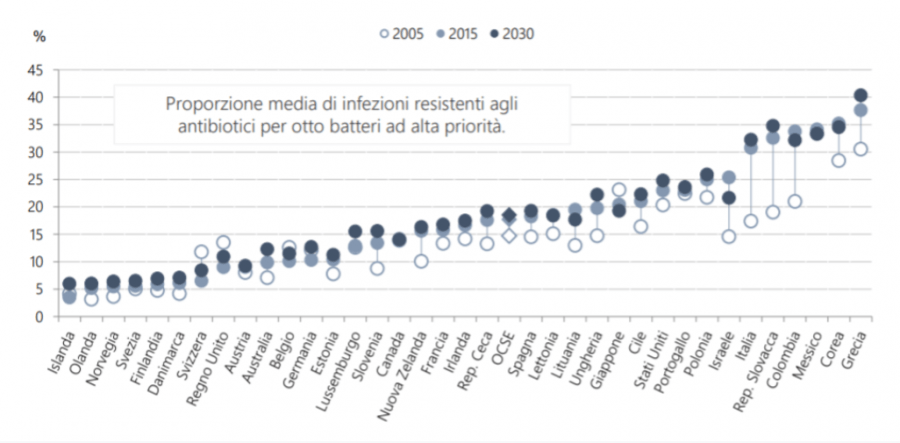
I dati sono particolarmente scoraggianti per il nostro paese. L’Italia è in cima alla classifica dei paesi UE (seconda solo alla Grecia) per il maggior numero di prescrizioni giornaliere di antibiotici ogni mille abitanti, dato sicuramente imputabile ad un’ inadempienza del Sistema Sanitario Nazionale. Sembrano essere disponibili da qualche decennio delle linee guida in merito, ma nessuno sembra applicarle. Inoltre, le aziende ospedaliere che si sono dotate di un sistema di controllo e monitoraggio sono pochissime.
Un altro problema legato alla resistenza agli antibiotici è senz’altro quello economico. Da troppi anni l’industria farmaceutica ha ridotto di molto gli investimenti in questo campo, meno redditizio, rispetto a quanto avviene nel caso di farmaci per patologie croniche. Ci sono però alcuni dati incoraggianti: sembra che alcuni ceppi batterici abbiano perso la resistenza a vecchi antibiotici, come la fosfomicina, scoperta oltre 50 anni fa, la quale ora sta vivendo “una seconda giovinezza”. Segnali confortanti inoltre ci giungono da terapie avanzate, come quella genica, già sperimentata contro i tumori.
Non è un problema soltanto europeo, ma mondiale. In Australia, ad esempio, è stata istituita una task force contro i focolai di batteri antibiotico resistenti, con il compito di mappare città per città tutti i dati, per controllarne l’avanzamento. A tal proposito vengono raccolti dati provenienti dalle unità ospedaliere ma anche veterinarie e zootecniche. Inoltre, è stato stanziato denaro per finanziare una ricerca sempre più all’avanguardia. Tutto ciò per intervenire in caso di insorgenza di nuovi focolai.
È utile sottolineare altri due aspetti per fornire ulteriori importanti elementi di valutazione al lettore:
- l’antibiotico non ha alcuna efficacia contro infezioni virali (come, ad esempio, quella dell'influenza)
- il costante e inappropriato uso di antibiotici per qualsiasi evento infettivo porta il nostro organismo ad un progressivo indebolimento che lo rende più suscettibile alle infezioni.
Secondo i trend attuali, l’antibiotico resistenza nel 2050 potrebbe raggiungere il 33% dei microrganismi, con effetti sempre più negativi. Per evitare quest'eventualità l'OMS raccomanda le seguenti misure:
- i cittadini dovrebbero assumere antibiotici solo su prescrizione del medico, e solo alla dose e per la durata prescritta
- i medici dovrebbero applicare le misure di prevenzione e controllo delle infezioni, prescrivere antibiotici solo quando necessario e in maniera appropriata
- gli amministratori dovrebbero rafforzare i sistemi di sorveglianza e l’efficienza dei laboratori e mettere in atto programmi per l’appropriatezza della prescrizione antibiotica
- l’industria farmaceutica dovrebbe investire nello sviluppo di nuovi strumenti per la diagnosi e la terapia delle infezioni.
Allo stato attuale, l'OMS rileva come in molti paesi il fenomeno non sia adeguatamente riconosciuto, né quindi vengano messe in atto le misure necessarie per contenere le resistenze.